Zorgpad
Hartfalen
Bij hartfalen pomp het hart minder goed. Daardoor wordt er minder zuurstofrijk bloed door het lichaam rond gepompt.
Symptomen
Een gevolg kan zijn dat u sneller moe bent bij inspanning zoals lopen, boodschappen doen of traplopen.
Doordat het hart minder goed pompt wordt vocht in uw lichaam ook minder goed afgevoerd. Op verschillende plaatsen kan dan een vochtophoping ontstaan bijvoorbeeld in de enkels of benen, buik of longen. Bij 'vocht achter de longen'kunt u kortademig worden.
Oorzaken
Hartfalen kan verschillende oorzaken hebben.
- Na een hartinfarct werkt een deel van de hartspier niet goed meer. Er ontstaat een litteken dat stugger is dan spierweefsel. Dit vermindert de pompkracht in het gebied van het hartinfarct.
- Hoge bloeddruk. Als het hart een lange tijd tegen een hoge bloeddruk in moet pompen, kan de hartspier stugger worden. Zo verliest het hart steeds meer pompkracht.
- Een defect aan de hartkleppen. Als de hartkleppen niet meer goed werken raakt het hart overbelast en gaat het minder krachtig pompen.
- Bij een hartritmestoornis knijpt het hart onregelmatig en minder efficiënt samen (boezemfibrilleren). Dit kan leiden tot een verminderde pompkracht. Andersom kan vochtophoping in de longen weer de oorzaak zijn van boezem-fibrilleren.
- Ziekte van de hartspier. Hierbij kan de wand verdikt of verslapt zijn, waardoor de pompkracht vermindert.
Onderzoek
Hoe wordt de diagnose gesteld?
Download nu de Behandelpad app
Deze gratis app bevat handige informatie over onderzoeken, behandelingen, afdelingen en hulpverleners waar u mee te maken krijgt.
Klik op het onderstaande logo voor de betreffende appstore:
Vocht vasthouden, kortademigheid en vermoeidheid kunnen wijzen op hartfalen. Maar deze klachten komen ook voor bij andere ziekten. Hoe weet een arts zeker dat het hartfalen is?
Het gesprek bij de cardioloog
Door goed naar uw verhaal te luisteren, de symptomen in kaart te brengen en door het controleren
uw bloeddruk, hartritme en gewicht komt de cardioloog al veel te weten. Ook luistert de cardioloog naar uw longen en het hart en kan een bloedonderzoek veel informatie geven.Aanvullende onderzoeken
Daarnaast kan de cardioloog nog andere onderzoeken laten doen:
Hartfilmpje (ECG)
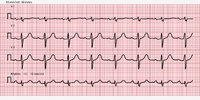
Een hartfilmpje ofwel ECG is een grafische weergave van de elektrische activiteit in de hartspier. De letters ECG staan voor ElektroCardioGram. Een ECG registreert de elektrische prikkel die de spiercellen in het hart laat samentrekken. De meeste hartziekten hebben gevolgen voor het prikkelgeleidingssysteem en laten daarom sporen na op een ECG.
Een ECG geeft dus veel informatie over hartziekten en wordt gebruikt om een eerste aanwijzing te krijgen over wat er aan de hand is met het hart. We kunnen uit een ECG bijvoorbeeld afleiden of u ritmestoornissen, geleidingsstoornissen of een (dreigend) hartinfarct heeft. Het onderzoek duurt maar een paar minuten.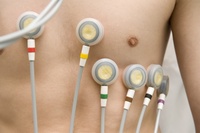
De elektroden worden met plakkertjes op de borstkas bevestigd. De arts krijgt de uitslag in een grafiek op papier.
Het doet geen pijn
Het maken van een hartfilmpje is een eenvoudig onderzoek zonder risico’s. U krijgt een aantal plakkers op uw lichaam. Het duurt een paar minuten en doet geen pijn.
Een eerste indruk
Een hartfilmpje geeft alleen een eerste indruk. Als uit het hartfilmpje blijkt dat er mogelijk iets aan de hand is met uw hart, dan is er meestal verder onderzoek nodig.Echo-onderzoek van het hart (Echo-dopplercardiogram)
Bij dit onderzoek brengen we uw hart in beeld met behulp van geluidsgolven. U krijgt een aantal plakkers op uw borst. Met het echoapparaatje kijkt de laborant vervolgens tussen de ribben door naar uw hart. Het echoapparaatje verzendt en ontvangt de geluidsgolven die worden vertaalt naar beelden op een monitor. Sommige weefsels en structuren laten meer geluidsgolven door dan andere weefsels. Hierdoor zijn er verschillende tinten zwart, wit en grijs op het scherm te zien.
Doppler
De dopplertechniek wordt gebruikt om de stroomsnelheid van uw bloed te meten. De bloedlichaampjes weerkaatsen de geluidsgolven en afhankelijk van de stroomsnelheid wordt dit in een hoger of lager geluid omgezet. Uit de toonhoogte wordt de snelheid en de richting van de bloedstroom afgeleid. Deze geluiden maken dus deel uit van het gehele onderzoek.
Het onderzoek geeft veel informatie over de anatomie van het hart, de pompfunctie, de werking van de hartkleppen en zelfs over de doorbloeding van het hart. Het onderzoek doet geen pijn en duurt ongeveer 10 tot 30 minuten.Klik hier voor meer informatie over het doppler onderzoek in de folder.
Oorzaak vaststellen
Onderzoeken om de oorzaak van het hartfalen vast te stellen
Als het duidelijk is dat u hartfalen heeft, is soms meer onderzoek nodig om de oorzaak te onderzoeken. Mogelijke onderzoeken die u dan kunt krijgen zijn:
Fietstest (fietsergometrie)
Dit is een onderzoek waarbij we kijken hoe het hart functioneert tijdens inspanning. Bij een hartfilmpje in rust zijn afwijkingen niet altijd te zien. Bij inspanning moet het hart harder werken. Het hart heeft daarbij meer behoefte aan energie en zuurstof. Daardoor worden afwijkingen beter zichtbaar.
Een inspanningstest kan worden uitgevoerd om:- Het lichamelijk inspanningsvermogen te bepalen;
- De oorzaak van klachten in de borststreek te achterhalen;
- Ritmestoornissen te beoordelen;
- Het resultaat van een dotterbehandeling of bypassoperatie te controleren. U krijgt een paar elektroden met plakkertjes op uw rug en borst. Deze registreren uw hartritme. Tijdens het onderzoek wordt ook uw bloeddruk gemeten.
Een inspanningstest wordt meestal op de fiets (hometrainer) gedaan. De laborant vraagt u te starten met fietsen. De belasting wordt daarbij langzaam opgevoerd. Het onderzoek duurt ongeveer 20 minuten. De hartfunctielaborant en arts vergelijkt de opnames van de hartfilmpjes tijdens inspanning met de opnames in rust. Zo kunnen zij de oorzaak van de klachten vinden. De arts bespreekt de uitslag met u.
Er is geen voorbereiding voor nodig. Wel is het verstandig om voor de fietstest iets te eten.Klik hier voor meer informatie over de fietstest in de folder.
Hartkatheterisatie
Als u pijn op de borst heeft of als u een hartinfarct heeft gehad, kan er onderzoek worden gedaan naar uw hart en naar de kransslagaders. Dit zijn de slagaders rondom uw hart. Dit onderzoek wordt een hartkatheterisatie genoemd.
Met een hartkatheterisatie kan de cardioloog:- Onderzoeken of er vernauwingen of verstoppingen zijn in de kransslagaders;
- De pompwerking van het hart meten;
- De werking van de hartkleppen beoordelen;
- De bloeddruk in het hart en de longen meten.
Verloop van het onderzoek
Onder plaatselijke verdoving schuift de cardioloog een buisje in de slagader van uw lies of arm. Via dit buisje worden verschillende dunne slangetjes (katheters) naar uw hart geschoven. Via de katheters wordt contrastvloeistof in uw hart of in de kransslagaders gespoten. Hiermee wordt de hartkamer of worden de kransslagaders in beeld gebracht.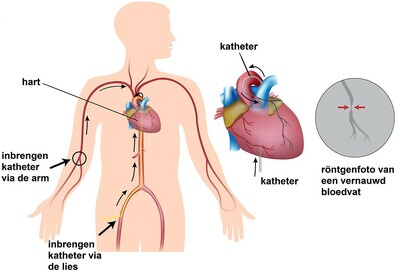
Tijdens het inspuiten van de contrastvloeistof wordt een film gemaakt van de beelden die op de monitor te zien zijn. Om uw hart en de kransslagaders goed van alle kanten te kunnen bekijken, verandert de apparatuur die boven u hangt steeds van positie.Bekijk hieronder het filmpje van de Hartstichting over de hartkatheterisatie.MRI-scan van het hart
Bij dit onderzoek wordt gebruik gemaakt van een magnetisch veld en radiogolven. Er komt dus geen röntgenstraling aan te pas. Met een MRI kan bijvoorbeeld heel gedetailleerd de structuur van het hartspierweefsel in beeld gebracht worden, zonder dat daarvoor een operatie nodig is.
Met een contrastmiddel kan zelfs littekenweefsel nauwkeurig in beeld worden gebracht dat ontstaan is door bijvoorbeeld een hartinfarct, een ontsteking of stapelingsziekte. Daarnaast kan ook de hartfunctie of een mogelijke afwijking aan de hartkleppen onderzocht worden.
De meest voorkomende redenen om een MRI onderzoek te doen zijn:- Hartfalen, al dan niet met bekende oorzaak;
- Aantonen/uitsluiten vitaal hartspierweefsel na een hartinfarct;
- Aantonen/uitsluiten doorbloedingsstoornissen van het hartspierweefsel;
- Aangeboren hartafwijkingen;
- Of liever direct al een bewegend beeld op de pagina, net als bij CT.
CT-scan van het hart
De CT-scan van het hart wordt vooral gebruikt om afwijkingen aan de kransslagaderen aan te tonen of uit te sluiten. Bij een aantal patiënten wordt daarmee een hartkatheterisatie overbodig. De CT-scan van het hart is een patiëntvriendelijk onderzoek. Er hoeven geen katheters in het lichaam te worden ingebracht via de lies of pols. Dit gebeurt wel bij een hartkatheterisatie. Hieronder ziet u een CT-scan van een gezond hart.
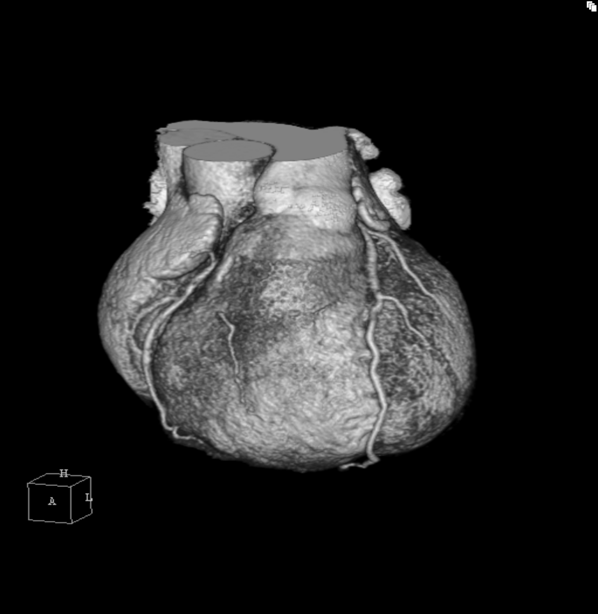
Behandeling
Welke behandelingen zijn er mogelijk?
De behandeling van hartfalen is erop gericht de pompkracht van uw hart te verbeteren en uw hart zoveel mogelijk rust te geven. Daarmee wordt de belasting van uw hart verminderd. De behandeling is afhankelijk van de ernst van de klachten die u heeft. Er wordt daarbij ook een onderscheid gemaakt tussen chronisch en acuut hartfalen.
Bij chronisch hartfalen is sprake van hartfalen door een eerder doorgemaakt hartinfarct of door een al langer bestaande aandoening. U komt dan onder controle bij de Hartfalenpolikliniek. Daar krijgt u ook begeleiding bij bijvoorbeeld het gebruik van medicijnen of het volgen van een dieet.
Acuut hartfalen ontstaat als direct gevolg van een hartinfarct of aandoening of een plotselinge verergering van chronisch hartfalen. Bij acuut hartfalen moet u voor behandeling onmiddellijk naar het ziekenhuis.
Afhankelijk van de ernst en de oorzaak van de klachten kan uw arts de volgende behandeling (of een combinatie daarvan) voorschrijven: rust, medicijnen, natriumbeperkt dieet of vochtbeperking.
Rust
Als u in het ziekenhuis bent opgenomen, krijgt u in het begin meestal (bed)rust voorgeschreven. Zo wordt uw hart minder belast. Zodra het mogelijk is, mag u weer wat activiteiten ondernemen. Bewegen blijft in de meeste situaties goed voor u. Afhankelijk van de ernst van de klachten moet u uw leeftempo aanpassen.
Medicijnen
Er kunnen verschillende soorten medicijnen voor de behandeling van hartfalen worden voorgeschreven. Uw cardioloog bekijkt welke van de beschikbare medicijnen voor u het meest geschikt zijn.
Dieet en/of vochtbeperking
Vaak wordt bij hartfalen een zoutbeperkt dieet voorgeschreven. Zout zorgt er voor dat het lichaam vocht vasthoudt. Als dit vocht achter uw longen zit, kunt u het benauwd krijgen.
Ook kunt u vocht gaan vasthouden in uw benen, voeten of buik. Daarom moet het gebruik van zout beperkt worden.
Als uw lichaam de neiging heeft om vocht vast te houden, kan de cardioloog u ook een vochtbeperking voorschrijven.Dat betekent dat u niet te veel op een dag mag drinken.Pacemaker of ICD
In bepaalde situaties zal een pacemaker of ICD nodig zijn. Als u hiervoor in aanmerking komt, bespreekt de arts dit met u.
Pacemaker
Een pacemaker is een klein apparaatje om de regelmaat van het hartritme te bewaken en te besturen. Zodra het hartritme een afwijking vertoont, geeft de pacemaker een klein stroomstootje af, waardoor het hart (boezems en kamers) weer op het juiste moment samentrekt. Dit gaat automatisch.
De pacemaker wordt tijdens een operatieve ingreep onderhuids bij uw hart geplaatst. U hoeft hiervoor niet onder narcose, het inbrengen gebeurt onder plaatselijke verdoving. U wordt opgenomen op de afdeling dagbehandeling.
Het inbrengen van de pacemaker (de implantatie) gebeurt op de hartkatheterisatiekamer.
Afbeelding: De hartkatheterisatiekamer.
De pacemaker wordt onder de huid boven uw rechter of linker borstspier geïmplanteerd en soms dieper in uw lichaam onder uw borstspier.
De cardioloog of pacemakerspecialist heeft bij het intakegesprek met u besproken aan welke kant de pacemaker geplaatst wordt.
Pocket
Na een plaatselijke verdoving maakt de cardioloog een incisie (sneetje), net onder het sleutelbeen. Daarna maakt hij onderhuids wat ruimte (een pocket genoemd), waarin de pacemaker komt te liggen. Ondanks de verdoving kan het maken van deze pocket gevoelig zijn. Er kan dan altijd extra verdoving gegeven worden.Elektroden
De cardioloog plaatst ook een of meer elektroden (draden) in uw hart. Daarvoor moet hij een ader opzoeken en aanprikken, die onder het sleutelbeen loopt. Met röntgenapparatuur bepaalt de cardioloog of de draden op de juiste plek zitten. Daarna sluit hij de pacemaker op de elektroden aan. De pacemaker wordt in de pocket gelegd. De cardioloog controleert of de pacemaker goed werkt. Daarna wordt de wond gehecht.Inwendige of onderhuidse Defibrilator(ICD)
Een ICD is te vergelijken met een pacemaker. De ICD wordt onder de huid, meestal onder het linker sleutelbeen geplaatst. Vanuit de ICD lopen er geleidingsdraden (elektroden) via een bloedvat naar het hart. Hoeveel elektroden u nodig heeft, bepaalt de cardioloog en is afhankelijk van de aard van de aandoening en/of het type hartritmestoornis.
De ICD verwerkt de hele dag informatie over het ritme van uw hart. Als er een ritmestoornis ontstaat die niet spontaan eindigt, dan kan de ICD het hartritme proberen te herstellen.
Dit kan door een reeks korte en snelle elektrische pulsjes af te geven. Deze pulsjes doen geen pijn en meestal voelt u er als patiënt weinig van.
Soms is de korte serie pulsjes niet voldoende om de ritmestoornis op te heffen. De ICD geeft dan een stroomstoot af, om het hartritme definitief te herstellen. Deze stroomstoot wordt een shock (schok) genoemd. Afhankelijk van de ritmestoornis kan de ICD ook direct een schok afgeven om de hartslag te normaliseren.
De ICD komt ook in actie als de hartritme te laag is. In dat geval functioneert het als een gewone pacemaker.
Het inbrengen van de ICD (implantatie) vindt plaats op de behandelkamer van de afdeling Hartkatheterisatie

Afbeelding: De behandelkamer.
Tijdens de implantatie ligt u op de behandeltafel. U ligt aangesloten aan diverse apparatuur (ECG-apparaat voor het maken van een hartfilmpje, bloeddrukband en zuurstofmeter). De ICD wordt onder de huid en onder uw borstspier geplaatst. Dit is bijna altijd bij de linkerschouder. De implantatie duurt gemiddeld 1½ uur.
De plaats waar de ICD wordt ingebracht wordt plaatselijk verdoofd. Dit betekent dat u tijdens de behandeling wakker bent. De implantatie is niet volledig pijnloos. Om de ICD te kunnen plaatsen, moet er ruimte onder de huid of spier gemaakt worden. Deze ruimte wordt de ‘pocket’ genoemd. Het maken van de pocket is niet geheel pijnloos. U krijgt hiervoor pijnstillende middelen.
De elektrode(n) worden via een bloedvat in de schouderstreek opgeschoven naar uw hart. Hier worden deze op de juiste plaats tegen de hartwand aangelegd. Wanneer de ICD is geplaatst, wordt de wond gehecht.
Na de implantatie is het soms nodig om de ICD te testen. Als de ICD wordt getest, wordt u hiervoor in slaap gebracht met een kort werkzaam slaapmiddel. Dit slaapmiddel wordt via een infuus in uw arm toegediend. Bij de test wordt de hartritmestoornis opgewekt, waarvoor de ICD geïmplanteerd werd. Hierna wordt u weer wakker gemaakt en gaat u terug naar de Dagbehandeling.
Meer informatie leest u in de folder.
Soms hoeft de ICD niet inwendig te worden ingebracht maar kan het 'onderhuids'. Dit heet een S-ICD. De S-ICD wordt onder de huid, aan de linkerzijde van uw borstkas geplaatst, ter hoogte van de vijfde rib. De geleidingsdraad (elektrode) wordt evenwijdig en iets links van uw borstbeen onder de huid geschoven. Er worden géén geleidingsdraden via de bloedbaan in het hart bevestigd. (Dit wordt wel gedaan bij de ‘gewone’ ICD.)






