Zorgpad
Borstamputatie
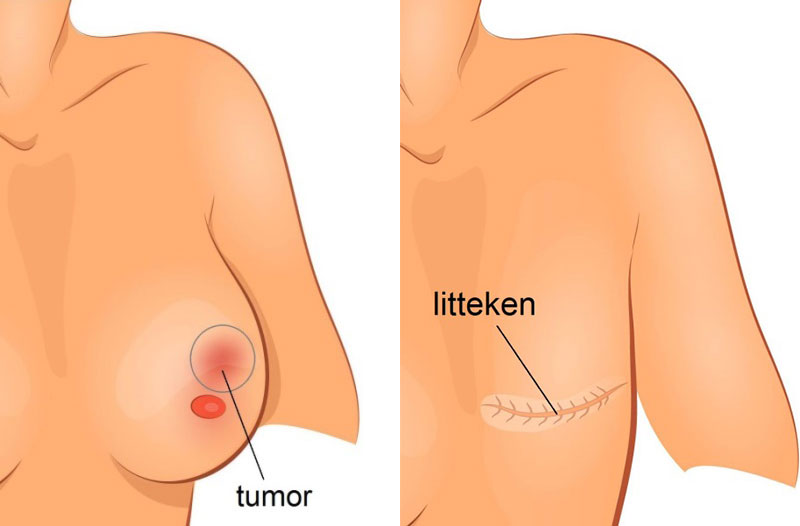
Bij ongeveer één derde van de vrouwen is het verwijderen van de gehele borst de beste behandeling. Dit heet een borstamputatie. Bij een borstamputatie wordt de hele borst verwijderd, inclusief de huid, tepel en tepelhof. Een borstamputatie is bijvoorbeeld nodig als de tumor te groot is of er meerdere tumoren verspreid door de borst aanwezig zijn.
Er is soms een keuze
 Sommige patiënten kiezen zelf voor een amputatie, hoewel een borstsparende operatie ook mogelijk is. Bijvoorbeeld omdat dit gevoelsmatig beter bij hen past. Bedenk waar uw voorkeur naar uitgaat en bespreek de voor- en nadelen met uw arts en uw naasten. Er zijn digitale keuzehulpen die kunnen helpen bij het maken van een keuze.
Sommige patiënten kiezen zelf voor een amputatie, hoewel een borstsparende operatie ook mogelijk is. Bijvoorbeeld omdat dit gevoelsmatig beter bij hen past. Bedenk waar uw voorkeur naar uitgaat en bespreek de voor- en nadelen met uw arts en uw naasten. Er zijn digitale keuzehulpen die kunnen helpen bij het maken van een keuze.
Wie voert de operatie uit?
De chirurg die de operatie uitvoert is gespecialiseerd in borstoperaties en wordt ook wel mammachirurg genoemd. In het behandelteam ziet u wie dit zijn.
(Directe) borstreconstructie
Na een amputatie is vaak een borstreconstructie mogelijk. In sommige gevallen is dit zelfs mogelijk tijdens dezelfde operatie. De oncologisch chirurg voert de operatie dan samen met de plastisch chirurg uit. Meer hierover leest u onder het kopje borstreconstructies.
Zorgpad
Hieronder leest u stap voor stap wat er allemaal komt kijken bij een borstamputatie. Wij noemen dit een zorgpad. Voor nog meer en uitgebreidere informatie verwijzen wij u naar de folder 'Borstamputatie'
Voorbereiding
Voorbereiding op de operatie

De mammacareverpleegkundige
Binnen een week na de diagnose heeft u een gesprek met de mammacareverpleegkundige. Uw partner, kinderen of vertrouwde personen zijn ook welkom bij het gesprek. Dit gesprek duurt ongeveer een uur en is bedoeld om u voor te bereiden op wat u te wachten staat in de komende periode.
Vanaf het moment dat u de diagnose borstkanker heeft gekregen, is de mammacareverpleegkundige het eerste aanspreekpunt voor vragen rondom uw ziekte en de daarbij behorende behandelingen. U kunt haar altijd bellen of een afspraak maken als er vragen of zorgen zijn. U kunt haar bereiken tussen 08.30 en 12.00 uur via (078) 654 14 61. U kunt ook mailen naar: mammacare@asz.nl. (Let op u mailt via een onbeveiligde mailverbinding. Wilt u een medisch inhoudelijke vraag stellen dan kunt u beter even bellen)
Pré-operatieve screening
Voorafgaand aan de operatie heeft u een afspraak met de anesthesioloog op de polikliniek Pre-operatieve screening. De anesthesioloog bespreekt met u de vorm van anesthesie (narcose) die u krijgt en kijkt of u lichamelijk fit genoeg bent om de operatie te ondergaan.
Nuchter zijn
De anesthesioloog bespreekt ook met u dat u nuchter moet zijn. Dit betekent dat u voor de operatie niet mag eten, drinken en roken. De regels over nuchter zijn leest u in de folder ‘Anesthesie en pré-operatieve screening’
Opname
En dan...de dag van de opname
Tijdstip van uw opname
Bij deze operatie wordt u in principe één nacht opgenomen. Als alles goed is gegaan, kunt u dus een dag later weer naar huis.
Wat neemt u mee naar het ziekenhuis?
• Uw medicijnen die u gebruikt in de originele verpakking of medicijnrol.
• Makkelijk zittende kleding voor als u naar huis gaat.
• Uw eventuele hulpmiddelen zoals een wandelstok, rollator, looprek, leesbril, hoortoestel(len).
• Het hartenkussen dat u van de mammacareverpleegkundige heeft gekregen.
• Spullen voor één overnachting in het ziekenhuis: zoals nachtkleding en een tandenborstel.Op de verpleegafdeling
Op de verpleegafdeling wordt u ontvangen door de verpleegkundige. Zij geeft u informatie en voert nog wat controles uit. Uw contactpersoon mag bij u blijven totdat u naar de operatieafdeling wordt gebracht.
Op de operatieafdeling komt u eerst in de voorbereidende ruimte. Hier krijgt u een infuus in uw hand of arm, waardoor medicijnen en vocht worden gegeven. En dan is het afwachten tot de operatie gaat beginnen.Operatie
De operatie
U wordt in een bed naar de operatiekamer gereden. In de operatiekamer ziet u diverse apparatuur staan. Hier ontmoet u onder andere de chirurg, de anesthesioloog en een aantal operatieassistenten. De chirurg kent u meestal al.
Nadat u bent overgestapt op de operatietafel, wordt u aangesloten aan diverse bewakingsapparatuur. Vervolgens brengt de anesthesioloog een zuurstofkapje aan over uw mond en neus. Hierna spuit de anesthesioloog het slaapmiddel in via het infuus. U valt nu heel snel in slaap.Verwijderen van Lymfeklieren
Om te onderzoeken of er uitzaaiingen zijn verwijdert de chirurg meestal één of meerdere lymfeklieren uit de oksel . Deze worden na de operatie onderzocht in het laboratorium. Het verwijderen van de lymfeklieren gebeurt vaak (maar niet altijd!) gelijktijdig met de operatie van de borst. Meer hierover leest u ook op deze website onder kopje 'operatie lymfeklieren'.
De amputatie
Bij een borstamputatie wordt uw hele borst verwijderd, inclusief de huid, tepel en tepelhof. De borstspier blijft (bijna altijd) gespaard. Daarmee is de contour van uw borst na de operatie verdwenen. Er ontstaat een litteken in horizontale lijn vanaf uw borstbeen tot onder uw oksel.
De chirurg laat een drain achter in het wondgebied. Dit is een dun slangetje dat ervoor zorgt dat het wondvocht wordt afgevoerd. Als ook alle okselklieren worden verwijderd, heeft u twee drains.
Bij een borstamputatie wordt u in principe één nacht in het ziekenhuis opgenomen. Dit is mede afhankelijk van uw algehele conditie en het verloop van de operatie.
Na operatie
Na de operatie
Na de operatie wordt u wakker op de uitslaapkamer. Als u goed wakker bent, wordt u naar de verpleegafdeling gebracht. De verpleegkundige belt uw contactpersoon.
Pijnstilling
Hoeveel pijn u heeft direct na de operatie is van te voren moeilijk te zeggen. Iedereen beleeft dit weer anders. In het ziekenhuis krijgt u volgens een vast schema pijnstillers. Als u toch pijn blijft houden, kunt u om extra pijnstilling vragen. De verpleegkundige zal ook aan u vragen hoeveel pijn u heeft. Zij doet dit met een pijnscorekaart. Hierop kunt u aangeven hoe u de pijn ervaart en zo nodig krijgt u extra pijnstillers.
Gebruik ook het hartenkussen om de pijn te verlichten en de druk van uw arm op de wond te verminderen.Drain
Na de operatie heeft u een of twee drains in het wondgebied. Een drain is een dun slangetje met een opvangzakje dat overtollig wondvocht afvoert. De drain wordt de dag na de operatie verwijderd, tenzij deze te veel vocht produceert. Dan gaat u met een drain naar huis.
Zodra u thuis bent, belt de mammacareverpleegkundige u de volgende werkdag op om te vragen hoe het met u gaat en hoeveel vocht er uit de drain komt. Zij bespreekt met u wanneer de drain verwijderd kan worden. Dit gebeurt op het spreekuur van de mammacareverpleegkundige.
Ook krijgt u nog een folder mee waarin u alles kunt nalezen.Fysiotherapie
Blijf na de operatie niet in bed liggen, maar bouw uw activiteiten in een rustig tempo op. Tijdens uw opname in het ziekenhuis krijgt u al een keer bezoek van de fysiotherapeut. De fysiotherapeut helpt u met het weer in beweging komen en geeft u adviezen over het gebruik van uw arm en schouder. Achterin uw informatiemap vindt u oefeningen om de beweeglijkheid van uw arm en schouder te verbeteren.
De wond bekijken en controleren
Het kan moeilijk en aangrijpend zijn om voor het eerst uw wond te bekijken. Als u het prettig vindt dat er nog iemand bij is, zoals uw partner, familielid of naaste, dan kan dat uiteraard. We raden u wel aan om samen met een verpleegkundige naar uw wond te kijken, terwijl u nog in het ziekenhuis bent. Zij kan u begeleiden en aangeven waar u thuis op moet letten.
Uw wond is met oplosbare, onderhuidse hechtingen gesloten en afgedekt met hechtpleisters en een wondverband. Wanneer er geen vocht meer uit de wond komt, hoeft er geen wondverband meer op. De hechtpleisters worden na twee weken op de Breast Clinic verwijderd.Uitwendige prothese
Na de operatie krijgt u, als u dat wilt, in het ziekenhuis een tijdelijke lichte prothese aangemeten. De prothese is geschikt om op de operatiewond te dragen, totdat uw wond genezen is. Het aanmeten gebeurt meestal op de dag na de operatie door de verpleegkundige. U heeft dit van te voren al besproken tijdens uw afspraak bij de mammacareverpleegkundige.
Complicaties
Mogelijke risico's en complicaties
Een borstoperatie is lichamelijk gezien geen zware operatie. Uw lichaam herstelt zich vaak snel. Ook oudere patiënten herstellen lichamelijk meestal goed.
Bij iedere operatie treffen we uitgebreide voorzorgsmaatregelen om de kans op complicaties te verminderen. Toch zijn er bij iedere operatie risico’s en kunnen er complicaties optreden.
Hieronder worden de meest voorkomende complicaties van een borstoperatie beschreven:
Mogelijke risico's en complicaties
Nabloeding
Bij een nabloeding zwelt uw geopereerde borst in korte tijd op en kan het nodig zijn u nogmaals te opereren om de stolsels te verwijderen en de bloeding te stelpen.Infectie
Bij een infectie van uw operatiewond kan de huid rond het litteken rood worden en pijn doen. Ook kunt u koorts krijgen. Bij een wondinfectie heeft u mogelijk antibiotica nodig. Patiënten met diabetes (suikerziekte) en/of overgewicht en patiënten die roken hebben een grotere kans op wondinfectie.Trombose
Trombose is de vorming van een bloedstolsel in een ader. Hierdoor wordt de doorstroming van het bloedvat belemmerd. Bij trombose heeft u medicijnen nodig die het bloed dunner maken.Vochtophoping
Als gevolg van de operatie kan het voorkomen dat er vochtophoping (seroom) ontstaat in het wondgebied. Dit kunt u niet voorkomen. Het verdwijnt meestal vanzelf. Als er door de vochtophoping bij u sprake is van erge pijn of een sterke bewegingsbeperking, dan kan het vocht met een naald (punctie) worden weggezogen. Dit gebeurt poliklinisch door de mammacareverpleegkundige. Het aanprikken en wegzuigen van vocht is meestal pijnloos omdat de omgeving van de wond vaak nog gevoelloos is. Omdat de aanmaak van vocht een aantal weken kan duren, kan het nodig zijn dat u hiervoor meerdere keren moet terugkomen.Pijnlijk en/of vastzittend litteken
Uw borst kan rond het litteken door de vorming van littekenweefsel wat verhard aanvoelen. Als u last heeft van een pijnlijk en/of vastzittend litteken kan dit voor bewegingsbeperking zorgen. Zodra de wond helemaal gesloten is mag u het dagelijks masseren en insmeren met een crème. Dat maakt het litteken soepeler. Voor het insmeren gebruikt u een vette, verzorgende crème, bij voorkeur uit een tube. Als u last blijft houden van een pijnlijk en/of vastzittend litteken kan een huidtherapeut met speciale massagetechnieken de doorbloeding verbeteren en uw huid weer soepel maken. U heeft hiervoor een verwijzing nodig van de chirurg, verpleegkundig specialist of mammacareverpleegkundige.Strengvorming aan de binnenzijde van de bovenarm naar de elleboog of pols
Dit wordt veroorzaakt door verharde lymfevaten en voelt aan als een streng onder de huid. Dit kan pijnklachten en bewegingsbeperking van uw arm en schouder veroorzaken. Zo nodig kan een gespecialiseerde fysiotherapeut of huidtherapeut u behandelen. U heeft hiervoor een verwijzing nodig van de chirurg, verpleegkundig specialist of mammacareverpleegkundige.Zenuwpijn
Bij het uitvoeren van de operatie is het soms onvermijdelijk dat kleine zenuwen rond uw oksel en/of borst worden doorgesneden. Hierdoor kunt u na de operatie in het geopereerde gebied of in de arm aan de geopereerde kant een gevoelloos gebied hebben of juist een zeurende, brandende, schrijnende of stekende pijn. Het is ook mogelijk dat u enige tijd het gevoel heeft dat de weggehaalde borst er nog is. Dit wordt ‘fantoompijn’ genoemd. Meestal verdwijnen deze klachten in de loop van zes maanden vanzelf weer.Bewegingsbeperking van de arm
Na een borstoperatie kan de beweeglijkheid van uw arm aan de geopereerde zijde wat minder zijn. U krijgt oefeningen om de kans op blijvende bewegingsbeperking te verkleinen. Meestal kunt u binnen drie maanden na de operatie vrijwel alle bewegingen met uw schouder en arm weer maken.Weer thuis
Weer thuis
Als alles goed is gegaan, blijft u na de operatie meestal één nachtje in het ziekenhuis. De volgende dag kunt u dan vaak al naar huis. Soms is het nodig dat u iets langer blijft, dit is afhankelijk van het verloop van de operatie en uw algehele conditie.
Afspraken die u mee krijgt als u met ontslag gaat:
Belafspraak mammacareverpleegkundige
De mammacareverpleegkundige belt u op de eerstvolgende werkdag na uw ontslag uit het ziekenhuis. Zij vraagt hoe het met u gaat en kan eventuele vragen beantwoorden. Ook geeft u tijdens deze afspraak aan haar door hoeveel vocht er nog uit de drain komt.
Afspraak bij de chirurg of verpleegkundig specialist
Ongeveer twee weken na ontslag uit het ziekenhuis heeft u een afspraak met de chirurg of de verpleegkundig specialist op de Breast Clinic. Tijdens deze afspraak wordt uw wond gecontroleerd en worden de hechtpleisters verwijderd.
Ook wordt de uitslag van de operatie en het behandeladvies van het mammateam met u besproken.
Afspraak bij de mammacareverpleegkundige
Na ongeveer vier weken heeft u een nazorggesprek met de mammacare verpleegkundige. U bespreekt samen hoe het met u gaat en of u aanvullende begeleiding wilt hebben. Hierbij wordt gebruikt gemaakt van de lastmeter. Als u behoefte heeft aan psychosociale begeleiding, dan kan zij een maatschappelijk werker, geestelijk verzorger of psycholoog inschakelen.
Daarnaast controleert de mammacare verpleegkundige uw wond en armfunctie. Verder kunt u alles bespreken wat u wilt en al uw vragen stellen. Bijvoorbeeld over onderwerpen zoals: borstprotheses, beweeglijkheid van uw arm, uw werksituatie, revalidatie, seksualiteit en/of lotgenotencontact. Zo nodig krijgt u een verwijzing naar andere hulpverleners. Een nazorggesprek duurt ongeveer een half uur.Pijnstilling thuis
Thuis kunt u paracetamol gebruiken, tenzij de chirurg wat anders voorschrijft. U mag elke zes uur twee tabletten van 500 mg innemen.
Na een aantal dagen kunt u proberen dit af te bouwen. Het is belangrijk om te luisteren naar uw lichaam. Als u pijn voelt, heeft u nog pijnstilling nodig.Als de pijn nog steeds niet houdbaar voor u is, mag u meestal naast de paracetamol ook elke acht uur één tablet van 400 mg Ibuprofen innemen. Als u nog andere medicijnen gebruikt, overleg dan eerst met uw apotheek of huisarts. De combinatie van ibuprofen met paracetamol mag u maximaal drie dagen gebruiken. Bij aanhoudende pijn of onvoldoende effect van de pijnstilling kunt u bellen met de mammacareverpleegkundige.
Daarnaast kan het hartenkussen de pijn verlichten en de druk van uw arm op de wond verminderen.
Wondcontrole thuis
De eerste dagen kan er nog wat vocht of bloed uit de wond komen; dit is normaal. Wanneer er geen vocht meer uit de wond komt, hoeft er geen verband meer op. De hechtpleisters mag u niet verwijderen, deze dienen als hechting. Na ongeveer twee weken worden de hechtpleisters op de Breast Clinic verwijderd.
Rondom de wond kan de huid enigszins paars-rood verkleurd zijn. Soms is de huid rondom het litteken wat verhard en verdikt. Zodra de wond verder geneest, wordt dit minder. Het kan zijn dat u rondom de wond minder of geen gevoel heeft. Meestal herstelt dit zich na enige tijd vanzelf. Soms komt het gevoel op bepaalde plaatsen niet meer terug.
Verzorging van de drain
In het ziekenhuis heeft u van de verpleegkundige geleerd hoe u (en uw naaste of partner) de drain kunt verzorgen. U heeft hiervoor ook een folder meegekregen. Als het voor u niet mogelijk is om de drain zelf te verzorgen, heeft de verpleegkundige hiervoor de thuiszorg ingeschakeld.
Hieronder leest u in het kort hoe u de drain zelf kunt verzorgen. meer informatie vindt u in de folder "met een drain naar huis na een borstoperatie'
Drainzorgpakketje
U krijgt van de verpleegkundige een drainzorgpakketje mee. Dit is een zakje met artikelen die nodig kunnen zijn om de drain thuis te verzorgen. In het pakketje vindt u opvangzakjes en doorzichtige folie.Het verzorgen van de insteekplaats
De plaats waar de drain uw huid in gaat, noemen we de insteekplaats. Deze plek is afgeplakt met een doorzichtige folie. Het is belangrijk dat u de insteekplaats iedere dag inspecteert op roodheid en zwelling. De folie kunt u laten zitten. Als de folie vies is, opkrult of loslaat, kunt u die vervangen. Als u de folie gaat vervangen, was dan eerst uw handen.Het meten van de drainproductie
De mammacareverpleegkundige belt u iedere werkdag om te vragen hoeveel vocht er uit de drain is gekomen. Om dit goed te meten leegt u elke dag op ongeveer dezelfde tijd het vocht uit de balg in het opvangzakje. Als de balg eerder vol zit, kunt u die ook tussendoor legen.
De balg legen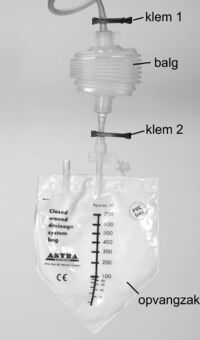
- Sluit klem 1 en open klem 2.
- Knijp in de vacuüm balg. Het vocht uit de balg komt dan in het opvangzakje terecht. De afvoerslang kan niet geleegd worden.
- Als de balg leeg is, sluit dan klem 2 en open klem 1.
- Zet hierna een streepje met datum op het opvangzakje en lees af hoeveel vocht er bijgekomen is sinds het streepje met de vorige datum.
- Vul de hoeveelheid vocht in op de metingenlijst die u vindt achter in de folder.
Vervangen van het opvangzakje
Het opvangzakje hoeft u alleen te vervangen als het bijna vol is of te zwaar wordt (bij ongeveer 300 ml). De werkwijze is als volgt:- Was uw handen.
- Draai het opvangzakje los van de balg.
- Draai een nieuw opvangzakje op de balg. Raak hierbij de aansluiting van de balg niet aan met uw handen.
- Het volle opvangzakje kunt u bij het gewone huisafval doen.
Wanneer mag de drain eruit?
Als er 50 ml of minder vocht per 24 uur uit de drain komt, wordt deze verwijderd. Om de kans op infectie zo klein mogelijk te maken, wordt de drain uiterlijk na zeven dagen verwijderd, ongeacht de hoeveelheid vocht dat er nog uit komt. De mammacareverpleegkundige belt u iedere werkdag op. Zij vraagt u hoeveel vocht de drain produceert. Het verwijderen van de drain gebeurt op het spreekuur van de mammacareverpleegkundige.
Oefeningen thuis
Blijf na de operatie niet in bed liggen, maar bouw uw activiteiten in een rustig tempo op. U mag uw arm aan de geopereerde zijde rustig aan bewegen om de kans op bewegingsbeperkingen van de schouder te verkleinen. U hoeft niet bang te zijn dat door bewegen de wond opengaat of dat de hechtingen zullen loslaten. Doe na de operatie regelmatig arm- en schouderoefeningen. U vindt de oefeningen achterin uw Patienten Informatie Dossier.
Na een borstoperatie waarbij een directe reconstructie is uitgevoerd, gelden andere beweegadviezen. U krijgt deze van de plastisch chirurg en/of de fysiotherapeut.
Bij deze klachten belt u naar het ziekenhuis:
Bij deze klachten belt u tijdens kantooruren met de mammacareverpleegkundige, tel. (078) 654 14 61. Voor dringende zaken kunt u ‘s avonds, ‘s nachts en in het weekend bellen met de Spoedeisende Hulp, tel. (078) 652 32 10.
• Een nabloeding
• Koorts, hoger dan 38,5ºC
• Roodheid van de wond
• Pus uit de wond
• Extreme pijn
• Wondvocht
• Ongerustheid of twijfel
• De wond wordt plotseling dikker en u krijgt veel pijn.
• De hechting van de drain is los gegaan.
• De huid rondom de drain is rood en gezwollen.
• Er komt pus uit de insteekopening.
• De drain is losgeraakt uit de wond.
• De drain plotseling veel meer vocht produceert dan de dagen ervoor.
• De drain is niet meer vacuüm. De balg is dan bolvorming.
• Als u twijfelt of andere problemen heeft met de drain.
Tips en leefregels
- Gebruik de eerste weken geen zeep, deodorant of bodylotion in het wondgebied. Als uw wond goed genezen is, mag dit weer.
- Na een borstoperatie waarbij een directe reconstructie is gedaan, volgt u de adviezen die u van de plastisch chirurg krijgt over het dragen van een BH.
- De wond heeft geen speciale verzorging nodig. Als de wond droog is, hoeft er geen gaas of verband meer op.
- Als de wond helemaal gesloten is mag u beginnen met het masseren en insmeren van uw litteken. Dit mag met een vette, verzorgende crème (bij voorkeur uit een tube). Het litteken wordt hierdoor wat soepeler. Als u bestraald moet worden, overleg dan met de radiotherapeut (bestralingsarts) over de verzorging van de bestraalde huid.
- Neem de tijd om te herstellen. Luister naar uw lichaam!
- Bouw in de loop van de weken na de operatie de belasting van uw arm, schouder en borst rustig op.
- Wacht met autorijden en fietsen tot u voor de eerste controle in het ziekenhuis bent geweest. Meestal kunt u na twee weken weer autorijden en fietsen.
- Overleg tijdens de eerste poliklinische controle wanneer u weer mag sporten.
Gedurende de eerste zes weken gelden nog de volgende regels:
- U mag niet in bad gaan of zwemmen, omdat de wond dan kan gaan verweken.
- Doe niet teveel werk achter elkaar met uw geopereerde arm en schouder, bijvoorbeeld computerwerk en handwerken. U mag deze activiteiten wel doen, maar neem regelmatig een pauze. Dit voorkomt dat u uw arm teveel belast.
- Vermijd zwaar werk en tillen bijvoorbeeld stofzuigen, strijken, ramen zemen. U mag maximaal vijf kilo tillen.
- Laat geen bloeddruk meten, bloedprikken of injecties geven in de arm aan de geopereerde kant.
De uitwendige prothese
In het ziekenhuis heeft u (als u dat wilde) een tijdelijke uitwendige prothese meegekregen.
Na ongeveer twee maanden mag u een definitieve uitwendige siliconen borstprothese gaan dragen. Het wondgebied is dan voldoende genezen en de huid is minder gevoelig.De siliconen prothese lijkt qua zachtheid en gewicht op de natuurlijke borst en neemt de temperatuur van de huid aan. De mammacareverpleegkundige geeft u daarvoor een machtiging en een lijst met adressen van lingerie-speciaalzaken in uw omgeving.
De zorgverzekeraar vergoedt de prothese volledig uit het basispakket. De meeste verzekeraars vergoeden één prothese per twee jaar. Op zorg vanuit de basisverzekering is het eigen risico van toepassing. Hebt u uw eigen risico dit jaar nog niet volledig verbruikt, dan betaalt u dus (een deel van) de kosten voor de borstprothese zelf.
Het is ook mogelijk om een gebreide borstprothese te dragen. Dit is een alternatief voor een uitwendige siliconen borstprothese. Een breiboezem is van 100% katoen en heeft een lichtgewicht vulling. U kunt een gebreide prothese gratis aanvragen. De mammacareverpleegkundige kan u hierover informeren.
U kunt er ook voor kiezen om na een borstamputatie geen prothese te dragen. Er bestaat lingerie en badkleding voor vrouwen die geen prothese willen of kunnen dragen.
Uitslag
Uitslag van het weefselonderzoek
Het weefselonderzoek
Na afloop van uw operatie wordt het verwijderde borstweefsel met de tumor verder onderzocht in het laboratorium door de patholoog. De patholoog onderzoekt of er aan de randen van het weefsel (de snijranden) geen tumorcellen meer aanwezig zijn. Ook kan nu nog beter worden gekeken naar speciale kenmerken van de tumor.Bespreking van de uitslagen door het mammateam
Als de uitslag van het weefselonderzoek bekend is, wordt uw medische situatie opnieuw besproken in het mammateam. Zij geven een advies voor uw eventuele verdere behandeling. Dit advies wordt gegeven op basis van het risico op terugkeer van de kanker. Dit risico wordt bepaald door uw leeftijd, de afmeting van de tumor, het beeld onder de microscoop en de aan- of afwezigheid van uitzaaiingen in de okselklieren. Soms is aanvullende behandeling nodig zoals chemotherapie of bijvoorbeeld hormonale therapie.Bespreking van de uitslagen met u
Na 10 tot 14 dagen na uw operatie komt u terug op de Breast Clinic. De chirurg of verpleegkundig specialist vertelt u dan de uitslag van het weefselonderzoek en het advies van het mammateam.Neem iemand mee!
We raden u aan om uw partner en/of een familielid mee te nemen naar dit gesprek. Er kan een aanvullende behandeling geadviseerd worden, zoals bestralingen, chemotherapie, immunotherapie, hormonale therapie of een combinatie hiervan. Twee horen immers meer dan één en het is altijd prettig als u een vertrouwd persoon bij u heeft.